همه مردم باید بتوانند آگاهانه، آزادانه و مسئولانه در مورد زمان و چگونگی فرزندآوری خود تصمیمگیری کنند. از همین رو، نه تنها باید به اطلاعات دسترسی داشته باشند بلکه باید بتوانند از امکانات و بالاترین استانداردهای بهداشت باروری و جنسی به دور از هرگونه تبعیض، اجبار و خشونت برخوردار باشند. اما بسیاری از زنان در همه دنیا از این حقوق بیبهره یا کم بهرهاند و تبعیض و اجبار در این زمینه بسیار بالاست. محرومیت و محدودیت در دسترسی به اطلاعات و منابع پیشگیری از بارداری به ویژه به دلیل سیاستهای جمعیتی اخیر، تابو بودن و در مواردی محدودیت قانونیِ آموزش سکسوالیته به نوجوانان، قانونی بودن ازدواج کودکان در کنار اعطای حق تصمیمگیری در سرنوشت آنها به پدران، و قانونی که تمکین از همسر را وظیفه زن متاهل قرار داده است، همه اینها تبعیض و اجبار در زمینه تصمیمگیری در مورد بارداری است که بیشک بر آمار بارداریهای ناخواسته تاثیر به سزا میگذارد. همین امر باعث می شود روز به روز به تعداد زنانی که به دلیل بارداری ناخواسته به سقط جنین روی میآورند افزوده شود. از آنجا که این عمل در موارد غیردرمانی در ایران جرم تلقی میشود، به رواج سقطجنینهای ناامن دامن میزند.

ورشو ، لهستان. ۲۳ مارس ۲۰۱۸. هزاران نفر در ورشو علیه آخرین تلاش دولت محافظه کار برای محدود کردن سقط جنین اعتراض کردند. عکس: Grand Warszawski. منبع: شاتر استاک
بارداریهای ناخواسته، علل و پیامدها
در سال ۸۴ شاخص درصد شیوع استفاده از روشهای پیشگیری از بارداری در زنان ۴۹-۱۵ سال در کل کشور ۷۸٫۹ درصد، در مناطق شهری ۸۰٫۴ درصد و در مناطق روستایی ۷۵٫۷ درصد بود. اما در سال ۸۹ با کاهش این شاخص روبهرو بودیم، بهطوریکه در کل کشور به ۷۷٫۴۲ درصد، در مناطق شهری به ۷۸٫۹۷ درصد و در مناطق روستایی به ۷۳٫۷۸ درصد کاهش یافت. در سال ۸۹ پایینترین درصد شیوع استفاده از روشهای پیشگیری از بارداری به استانهای سیستان و بلوچستان (۵۵٫۱۶ درصد)، خراسان شمالی (۶۳٫۷۷ درصد)، هرمزگان (۶۷٫۰۵ درصد) و کرمان (۷۳٫۱۱ درصد) اختصاص داشت. (۲)
در سال ۸۹ از میان کل روشهای پیشگیری از بارداری در کل کشور ۲۱٫۶۶ درصد به شیوههای سنتی و ۵۶٫۹۸ درصد به شیوههای مدرن از بارداری پیشگیری کردهاند. در این سال کمترین درصد شیوع استفاده از روشهای مدرن در سیستان و بلوچستان (۴۷٫۱۱ درصد)، مازندران (۴۸٫۶۳ درصد)، هرمزگان (۴۹٫۲۳ درصد)، و گیلان (۴۹٫۱۱ درصد) است. در سال ۱۳۸۹ درصد نیاز برآورده نشده برای پیشگیری از بارداری (بارداری ناخواسته)[۱]در زنان ۴۹-۱۵ سال در کل کشور ۵٫۶۹ درصد، در مناطق شهری ۵٫۴۶ درصد و در مناطق روستایی ۶٫۲۱ درصد بود. بالاترین میزان شاخص نیاز برآورده نشده در استانهای خراسان شمالی (۹٫۶۱ درصد)، سیستان و بلوچستان (۸٫۶۱ درصد)، بوشهر (۸٫۱۹ درصد)، خراسان جنوبی (۷٫۴۳ درصد)، آذربایجان شرقی (۷٫۲۶ درصد) و خراسان رضوی (۷٫۱۸ درصد) دیده میشود. (۲)
در پژوهشی که بر روی تحقیق وزارت بهداشت، درمان و آموزش پزشکی در سال ۷۹ صورت گرفت از نظر زنان، ۱۶ درصد حاملگی ناخواسته و ۱۶٫۹ درصد حاملگی نابهنگام بوده است، یعنی در کل حدود ۳۵ درصد از زنان باردار حاملگی فعلی خود را حاملگی «ناخواسته» اعلام کردند. همچنین حدود ۱۰٫۴ درصد زنان باردار (۱۱٫۳ درصد در روستا و ۹٫۴ درصد در شهر) حاملگی را خواسته شوهر دانسته و حدود ۳٫۳ درصد زنان (۳٫۱ درصد در روستا و ۳٫۶ درصد در شهر) حاملگی را براساس خواست خود عنوان کردند (۳).
براساس نتایج این تحقیق، زنان با تعداد فرزندان بیشتر، تحصیلات پایینتر و زنان غیرشاغل، در مقایسه با زنانی که بچه کمتر داشته و تحصیلکرده و شاغل هستند، بیشتر دچار حاملگی «ناخواسته» میشوند. زنان در محدوده سنی ۴۹-۳۵ سال و ۳۴-۲۵ سال در مقایسه با زنان جوانتر با احتمال بیشتری دارای حاملگی ناخواسته بودند. نسبت قابل ملاحظهای از زنانی که حاملگیهای «ناخواسته» داشتند، از استفادهکنندگان روشهای پیشگیری از بارداری قبل یا همزمان با حاملگی بودند و نسبت بالایی از روشهای مورداستفاده آنان را روش سنتی در شهر و قرص در روستا شامل میشد. مطالعات نشان میدهد که تمام روشهای پیشگیری از حاملگی، بهخصوص روشهای سدکننده و سنتی در اکثریت زوجینی که روشهای مذکور را برای بیش از یک دوره یکساله استفاده کردهاند، منجر به شکست شده است. بهاینترتیب، برنامهریزی در مورد توسعه کیفی برنامه تنظیم خانواده باید زنانی را که در شهر برای جلوگیری از حاملگی به یک روش سنتی اعتماد کردهاند و زنان روستایی را که از قرص بهصورت نادرست استفاده میکنند بهعنوان گروه هدف قرار دهد (۳).
براساس نتایج تحقیقی که در اردبیل انجامشده است تفاوت میانگین سنی در حاملگی ناخواسته در مقایسه با حاملگی خواسته از نظر آماری معنیدار بود (۲۸٫۸ سال در مقابل ۲۳٫۷ سال) ۷۵٫۵ درصد حاملگیهای ناخواسته با وجود استفاده از روشهای تنظیم خانواده اتفاق افتاده بود. حاملگیهای ناخواسته در زنان بیسواد بهطور معنیداری بیشتر از افراد باسواد بود (۵۲٫۳% در برابر ۲۶%) (۴).
نتایج مطالعهای دیگر نیز نشان میدهد بارداری ناخواسته با نوع بیمارستان، آگاهی از زمان تخمکگذاری، سابقه بارداری ناخواسته، سطح تحصیلات زن، نوع خانواده و طبقه اجتماعی اقتصادی ارتباط دارد. براساس نتایج این تحقیق، با افزایش سن زن و تعداد فرزندان زنده، بارداری ناخواسته زیاد میشود. همچنین خطر بارداری ناخواسته در زنانی که سابقه بارداری ناخواسته دارند در مقایسه با زنانی که بارداری ناخواسته ندارند بیش از چهار برابر است (۵).
نتایج تحقیقی دیگر که بهمنظور تعیین شیوع حاملگی ناخواسته و بررسی علل دخیل در ایجاد حاملگی ناخواسته در مراجعین به بیمارستانهای دانشگاهی ۱۰ مرکز استانهای فارس، سیستان و بلوچستان، همدان، کرمان، آذربایجان غربی، مازندران، گیلان، خراسان، خوزستان و اصفهان صورت گرفته است، نشان میدهد میزان آشنایی با روشهای پیشگیری در برخی شهرها اندک بوده و نیز نحوه استفاده از وسایل پیشگیری همچون قرص و کاندوم صحیح نبوده و منجر به شکست (به ترتیب با ارقام ۱۲٫۵ درصد و ۸٫۸ درصد) شده است. (۶) براساس نتایج تحقیقی که در سال ۱۳۹۱ بر روی ۱۷۴ نفر از زنان باردار تحت پوشش مراقبت بهداشتی دوران بارداری در شهر طرقبه انجام شد، سابقه بارداری و تعداد بارداریهای قبلی، تنها عوامل موثر در عدم انتخاب روشهای نامطمئن پیشگیری از بارداری بود و زنانی که سابقه بارداری قبلی نداشتند، بیشتر در معرض خطر انتخاب و استفاده از روش آمیزش منقطع بودند (۷).
بارداریهای ناخواسته با شیوع ۳۸ درصد در جهان، زنان را در معرض بروز علایم فشار عصبی، خطر افزایش بروز سقط، زایمان زودرس و تولد نوزادان کموزن قرار میدهد. (۸) در یک مطالعه همگروهی بین بارداریهای خواسته و ناخواسته، نتایج نشان میدهد گروه باردار خواسته نسبت به گروه باردار ناخواسته از سلامت روانی بالاتری برخوردارند. همچنین گروه بارداری ناخواسته و گروه بارداری خواسته ازلحاظ رضایت زناشویی تفاوت آشکاری داشتند و رضایت از زناشویی در گروه بارداری ناخواسته پایینتر بود. (۹) نتایج تحقیقی که در شهر بابل انجامشده نشان میدهد تعداد فرزندان و حاملگی، تعداد سقط، سواد پایین مادر، سن پایین ازدواج و سن بالای مادر باتجربه تولد فرزندان ناخواسته در ارتباط است. (۱۰) بنابراین، این عوامل باید بهعنوان شاخص در تشخیص و نیاز به مشاوره در انتخاب روش پیشگیری، موردتوجه قرار گیرند.
در میان همه پیامدهای بارداری ناخواسته باید بر افزایش سقط جنین به ویژه سقط جنین ناامن و غیربهداشتی تاکید کرد. هرسال در جهان حدود ۲۰۵ میلیون بارداری اتفاق میافتد که بیش از یک سوم آنها ناخواسته هستند و در حدود یک پنجم به سقط جنین خودخواسته ختم میشوند. بیشتر سقطها ناشی از بارداریهای ناخواسته هستند.
سقط جنین ناامن و پیامدهای آن
براساس پاراگراف ۸٫۲۵ از برنامه عملیاتی کنفرانس بینالمللی جمعیت و توسعه ۱۹۹۴: به هیچ وجه سقط جنین نباید به عنوان یک روش تنظیم خانواده ترویج شود. تمامی دولتها و سازمانهای دولتی و غیردولتی ترغیب شوند که تعهدات خود را به سلامت زنان تقویت کرده و به اثرات سلامتی سقطهای ناامن به عنوان یک مسئله مهم سلامت عمومی رسیدگی کرده و سقط را از طریق توسعه و بهبود تنظیم خانواده کاهش دهند. اولویت زیادی به پیشگیری از حاملگیهای ناخواسته داده شود و تمامی تلاشها باید برای حذف نیاز به سقط به عمل آید. زنان با حاملگیهای ناخواسته باید به اطلاعات قابل اعتماد و مشاوره دلسوزانه دسترسی داشته باشند. در مورد هرگونه اقدام یا تغییر مرتبط با سقط در داخل سیستم بهداشتی، تنها میتوان در سطح ملی یا محلی و مطابق با فرایند قانون ملی تصمیمگیری کرد. در شرایطی که سقط برخلاق قانون نیست، باید سقطهای انجام گرفته ایمن باشد. تمامی زنان باید به خدمات باکیفیت برای درمان عوارض ناشی از سقط دسترسی داشته باشند. آموزش و خدمات تنظیم خانواده باید بلافاصله ارائه شده که این کار به اجتناب از سقطهای تکراری کمک خواهدکرد.
سقط جنین، به معنای پایان یافتن بارداری در هر مرحلهای است که زندگی نوزاد در جریان است و دو نوع ارادی (القایی) و غیرارادی (خود به خودی) دارد. سقط جنین ارادی به دو صورت درمانی و غیردرمانی (خودخواسته) است. هنگامی سقط، درمانی است که برای حفظ جان زن باردار، پیشگیری از آسیب به سلامت جسمی یا روحیِ زن، دلالت نشانهها بر بالا بودن احتمال ابتلای جنین به بیماری یا مرگ پیشرس یا معلولیت، یا کاهش انتخابیِ تعداد جنینها به منظور پایین آوردن احتمال خطر برای سلامت جنین در بارداریهای چندگانه انجام شود. وقتی سقط انتخابی یا داوطلبانه است که بنا به خواستِ زن به دلایل غیرپزشکی به دست خود یا دیگری انجام شده باشد. چالشها در زمینه سقطجنین بیشتر حول همین نوع سقط جنین ارادیِ غیردرمانی به وجود میآید.
از طرف دیگر یک بارداری میتواند بهطور خودخواسته به شیوههای گوناگون به سقط جنین بینجامد. شیوه انتخاب شده معمولاً به سن جنین وابستهاست، که اندازهاش در جریان بارداری رشد میکند. همچنین ممکن است روشهای ویژهای با توجه به قانون، دسترسپذیری در منطقه، و ترجیح پزشک یا بیمار انتخاب شود. سقط جنین درصورتی که توسط شخصی با مهارتهای لازم و با استفاده از روش پیشنهادی سازمان جهانی بهداشت (WHO) متناسب با مدت بارداری انجام شود، ایمن است. در غیر این صورت ناامن است. (۱)
به گزارش سازمان جهانی بهداشت (۲۰۲۰) بین سالهای ۲۰۱۵ و ۲۰۱۹، هر سال به طور متوسط ۷۳ میلیون و سیصد هزار سقط جنین خودخواسته (امن و ناامن) در سراسر جهان انجام میشود. از هر ۱۰۰۰ زن ۱۵ تا ۴۹ سال، ۳۹ زن اقدام به سقط جنین کردند. ۲۹ درصد کل حاملگیها (۳ از ۱۰ حاملگی) و ۶۱ درصد از حاملگیهای ناخواسته (۶ از ۱۰ حاملگی ناخواسته) با سقط جنین خودخواسته خاتمه یافتند. (۱)
از هر ۳ مورد سقط جنین خودخواسته، یک سقط در حداقلترین شرایط امن و بهداشتی یا در شرایط خطرناک انجام شدند. برآوردها نشان میدهد بیش از نیمی از سقط جنینهای ناامن در جهان، در آسیا و بیشتر آنها در جنوب و آسیای میانه بودند. از هر ۴ سقط جنین در آفریقا و آمریکای لاتین، ۳ مورد ناامن بودند. بالاترین نرخ خطر مرگ ناشی از سقط جنین ناامن در آفریقا بود. هر سال بین ۴.۷ تا ۱۳.۲ درصد از مرگ مادران را میتوان به سقط جنین ناامن نسبت داد. برآوردها از سال ۲۰۱۰ تا ۲۰۱۴ نیز نشان میدهد که حدود ۴۵ درصد از کل سقط جنینها ناامن بودند. تقریباً تمام این سقطهای ناامن در کشورهای در حال توسعه اتفاق افتادند. (۱)
آمار قابل اتکایی از سقط جنین در کشورهایی که آن را محدود یا ممنوع کردهاند، وجود ندارد. به گفته رییس انجمن متخصصان مامایی و زنان ایران، آماری که در رابطه با سقط جنین در کشور اعلام میشود تنها مربوط به سقطهایی است که بصورت قانونی و تا قبل از چهار ماهگی و با دستور پزشکی قانونی انجام میشود. هر ساله تعدادی از متقاضیان سقط درمانی به مراکز پزشکی قانونی در کشور مراجعه میکنند که ضمن بررسی شرایط و مدارک پزشکی برای تعدادی از آنان مجوز سقط صادر میشود و همین امر موجب شده است برخی از سقطها بصورت غیرقانونی و در موارد بسیاری غیربهداشتی انجام گیرد که آمار درستی در رابطه با آن نیز وجود ندارد. (ایلنا، ۳ شهریور ۹۶)
در سال ۹۵ تعداد کل متقاضیان سقط جنین درمانی که برای دریافت مجوز به مراکز پزشکی قانونی کشور مراجعه کردند، ۱۲۲۸۱ نفر بود که تعداد این افراد در مقایسه با سال قبل ۲۳.۴ درصد افزایش داشته است. همچنین از کل متقاضیان، ۸۵۳۷ نفر موفق به دریافت مجوز سقطجنین درمانی شدند که نسبت به سال ۹۴ رشد ۱۹.۸ درصد داشت (جدول ۱- ضمایم). در سال ۹۵، استان تهران با ۲۰۷۱ مراجعه و صدور ۱۱۴۵ مجوز، خراسان رضوی با ۱۱۵۴ مراجعه و صدور ۹۶۶ مجوز و خوزستان با ۱۰۹۰ مراجعه و صدور مجوز به ۹۱۱ نفر، بیشترین آمار متقاضیان سقط جنین درمانی را داشتهاند. استانهای سمنان با ۱۰۲ مراجعه و صدور ۶۰ مجوز، ایلام با ۱۰۸ مراجعه و صدور ۴۰ مجوز و خراسان جنوبی با ۱۲۱ مراجعه و صدور ۷۷ مجوز نیز کمترین فراوانی متقاضیان سقط جنین درمانی را داشتهاند. (ایلنا، ۳ شهریور ۹۶) اگر جمعیت زنانی که قادر به باروری هستند درنظر گرفته شود، با توجه به سرشماری سال ۹۵، نرخ معاینات سقط درمانی (در هر ۱۰۰۰ زن ۱۰ تا ۴۵ سال[۲]) در این سال از ۰.۲ در سیستان بلوچستان تا ۰.۹ در یزد متغیر است. در گیلان نرخ معاینات درمانی ۰.۵ هم رده نرخ کل کشور و پایتخت است. (ضمایم- جدول ۲)
آمار مرتبط با سقط درمانی اگر چه گاهی با مساعدت پزشکان به نظر خانوادهها ممکن است صورت گیرد ولی گویای نرخ واقعی سقط جنین خودخواسته نیست. طبق گفته رئیس انجمن جنینشناسی آمار سالانه سقط جنین در ایران تخمینی و بر مبنای آثار، علائم و مشکلاتی است که زنان پس از سقط با آن برخورد میکنند. (ایرنا، ۱۹ دی ۹۵)
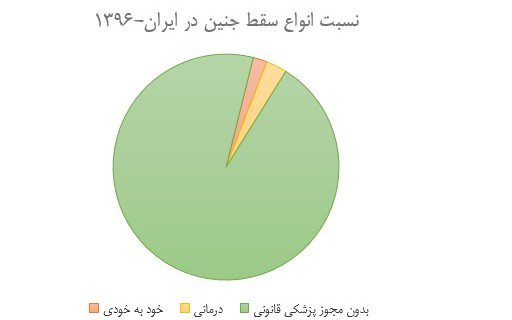
سال ۷۴ وزارت بهداشت اعلام کرد، ۸۰ هزار سقط جنین در سال داریم. در سال ۹۲ آمار سقط جنین (غیرپزشکی) به طور تقریبی ۲۵۰ هزار در سال تخمین زده شد. (ایرنا، ۱۹ دی ۹۵) بر اساس داده های آماری پزشکی قانونی در سال ۹۶، از میان کل سقط جنین در این سال (حدود ۳۷۰ هزار)، ۹۵ درصد (۳۵۰ هزار) ارادی و بدون مجوز پزشکی قانونی است. در حالی که تنها ۲ درصد خود به خودی و ۳ درصد نیز درمانی است. (ضمایم-جدول ۳)
براین اساس اگر جمعیت زنان ۱۰ تا ۴۵ سال در سرشماری ۹۵ را معیار بگیریم، نرخ سقط جنین در این سال ۱۶ است. در حالی که به گزارش پزشکان بدون مرز از هر ۱۰۰ سقط جنین غیرقانونی در ایران احتمالا ۲۰ تا ۳۵ درصد منجر به فوت میشود و این دختران بین سنین ۱۶ الی ۳۰ سالگی هستند. در سالهای بعد این ارقام رشد بیشتری یافت. نایب رییس شورای عالی اخلاق پزشکی کشور، لاریجانی در سال ۹۸ اعلام کرد سالانه حدود ۴۵۰ هزار سقط جنین قانونی و غیرقانونی در سطح کشور انجام میشود. (عصر ایران، ۱۸ بهمن ۹۸)
به گفته رئیس انجمن جنین شناسی نداشتن آییننامه اجرایی برای سقط درمانی به سقطهای زیرزمینی دامن زده است. قانون تصویب شده در زمینه سقط درمانی بدون داشتن آییننامه اجرایی، امکان تشخیص صحیح ۳ پزشک و زمینه تصمیمگیری زوجها در فرصت محدود را فراهم نمیکند و نباید انتظار داشت که با این شرایط، آمار سقطهای زیرزمینی در ایران کم شود. به گفته وی افزایش سقطجنینها به علل حاملگیهای ناخواسته در پی نبود حمایتهای کنترل بارداری به دلیل تغییر سیاستهای جمعیتی، عدم آموزش زوجها برای چگونگی کنترل و تصمیم بارداری و نداشتن شرایط مناسب برای تشخیص سقط درمانی در زمان خود، قانون سقط جنین را بیتاثیر کرده است. (ایرنا، ۱۹ دی ۹۵) به گفته حسین مروتی پژوهشکر بحران جمعیت علت عمده سقط جنین، روابط نامشروع نیست و بیش از ۹۰ درصد آمار سالانه سقط مربوط به پدر و مادرهایی است که نمیخواهند فرزندی داشته باشند. (دیدارنیوز، ۲۵ آذر ۹۷)
به گزارش سازمان جهانی بهداشت (۲۰۲۰) سالانه حدود ۷ میلیون زن در کشورهای در حال توسعه به دلیل سقط جنین ناامن در بیمارستانها بستری میشوند. هزینه سالانهی درمان عوارض سقط جنین ناامن ۵۵۳ میلیون دلار برآورد شده است. (۱) تقریباً میتوان از همه سقط جنینهای منجر به مرگ و معلولیت از طریق آموزش سکسوالیته، استفاده از روشهای پیشگیری از بارداری موثر، مقرر کردن سقط جنین امن و قانونی، و مراقبت به موقع برای پیشگیری از عوارض، جلوگیری کرد. (۱) این در حالی است که با تغییر سیاستهای جمعیتی در ایران آمار سقط جنینهای ناامن رو به فزونی است. در طبقاتی که توانایی مالی دور زدن قانون را ندارند، محدودیت و محرومیت دسترسی به اطلاعات و وسایل بیشگیری از بارداری نه تنها به گسترش بارداریهای ناخواسته بلکه به سقط جنینهای ناامن دامن میزند. در حالی که آمار در همه دنیا نشان می دهد زنی که نخواهد بچه دار شود قوانین مانع او نیست بلکه فقط شرایط سقط جنین ناامنتر خواهد شد و مرگ مادر را رقم میزند.
منبع این مطلب: بیدارزنی
لینک مطلب در تریبون زمانه
منابع:
(۱)WHO, Preventing unsafe abortion, 2020, published online Sep 22.
(۲) رشیدیان آرش (۱۳۹۱). مطالعه شاخصهای چندگانه سلامت و جمعیت، سیمای سلامت و جمعیت در ایران-۱۳۸۹، تهران: وزارت بهداشت، درمان و آموزش پزشکی، معاونت بهداشت.
(۳) عباسی شوازی، محمد جلال؛ حسینی چاوشی، میمنت؛ دلاور، بهنام (۱۳۸۲). حاملگیهای «ناخواسته» و عوامل مؤثر بر آن در ایران. فصلنامه باروری و ناباروری، زمستان: ۷۶-۶۲٫
(۴) علیزاده، مرجان و دیگران (۱۳۹۷)، سالنامه آمارهای جمعیتی ۱۳۹۶، تهران: سازمان ثبت احوال کشور.
(۵) محمدپوراصل، اصغر، رستمی، فاطمه؛ ایوانبقاء، ریحانه؛ ترابی، سیده شیوا (۱۳۸۴). شیوع بارداری ناخواسته و تحلیل چندمتغیره عوامل مرتبط با آن در شهر تبریز. مجله علوم پزشکی دانشگاه آزاد اسلامی، ۱۵ (۴): ۲۰۶-۲۰۱٫
(۶) جهانفر، شایسته؛ رمضانی تهرانی، فهیمه؛ هاشمی، مهدی سادات (۱۳۸۱). بررسی شیوع حاملگی ناخواسته و عوامل موثر بر آن در خانمهای مراجعهکننده به درمانگاههای تنظیم خانواده بیمارستانهای ۱۰ شهر ایران، ۱۳۷۹٫ مجله دانشکده پزشکی، دانشگاه علوم پزشکی تهران، ۶۰ (۴): ۳۳۴-۳۴۰٫
(۷) لیدا، جراحی؛ مصطفی، الماسی دوغایی؛ حبیب زاده شجاعی، سیدرضا (۱۳۹۲)، عوامل موثر در انتخاب شیوه نامطمئن پیشگیری از بارداری و بارداری ناخواسته. مجله زنان مامایی و نازایی ایران، ۱۶ (۴۶)؛ ۱۳-۷٫
(۸) مقدم بنائم، لیدا؛ افتخار اردبیلی، حسن؛ مجلسی، فرشته؛ رحیمی، عباس؛ تاملی، سعید؛ امینی منش، علیرضا (۱۳۸۶). بررسی مقایسهای خطر مسمومیت بارداری در بارداریهای خواسته و ناخواسته: یک مطالعه همگروهی. مجله پایش، ۷ (۱): ۳۳-۲۹٫
(۹) عنایتی، میرصلاح الدین؛ عبدالرحمی، فرشته (۱۳۸۷). مقایسه سلامت روان و رضایت زناشویی زنان با بارداری خواسته و زنان با بارداری ناخواسته در شهر اهواز. روانشناسی اجتماعی (یافتههای نو در روانشناسی)، ۲ (۶): ۸۰-۶۶٫
(۱۰) دانشگاه علوم پزشکی ایران (۱۳۹۳)، گزارش مدیرکل دفتر سلامت جمعیت، خانواده و مدارس اداره سلامت مادران، کنگره راهکارهای ارتقای سلامت و کاهش مرگومیر بارداری – پنجم و ششم مهرماه ٩٣
[۱] زنان ۴۹-۱۵ سال همسردار که بارور بوده و مایل به فاصلهگذاری بین بارداریها یا محدود کردن تعداد فرزندانشان هستند اما در حال حاضر از روشهای پیشگیری استفاده نمیکنند. یا حامله هستند ولی حاملگی آنها ناخواسته بوده و یا اینکه زن و شوهر میخواستند حداقل دو سال دیگر صبر کرده و بعدا حاملگی اتفاق بیفتد.
[۲] در آمارهای جهانی، این نرخ در ۱۰۰۰ زن ۱۵ تا ۴۵ سال به دست می آید. اما به دلیل قانونی بودن ازدواج زیر ۱۴ سال در ایران، در اینجا بازه سنی زنان بین ۱۰ تا ۴۵ در نظر گرفته شد.